Bei Masern handelt es sich um eine hoch ansteckende und weltweit verbreitete Erkrankung, die durch das Masernvirus ausgelöst wird. Die Inkubationszeit liegt typischerweise bei 8 bis 12 Tagen.
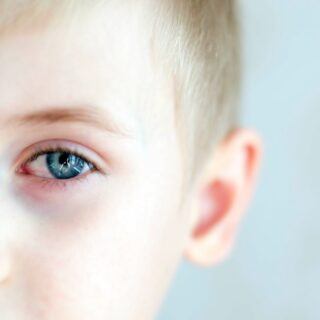
Akute Symptome treten meist in zwei Phasen auf: Im ersten sogenannten Prodromalstadium können wenig spezifische Krankheitssymptome wie Fieber, Schnupfen, trockener Husten, starke Bindehautentzündung (Konjunktivitis) mit ausgeprägter Lichtscheu und reduziertes Allgemeinbefinden auftreten. Auch Ausschläge im Bereich der Schleimhäute (Enantheme) und Koplik-Flecken (kalkspritzerartige weiße Flecken) können in dieser Phase auftreten.
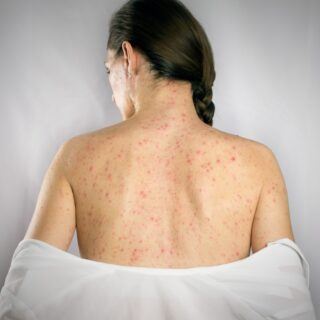
Die zweite Phase zeichnet sich durch einen akut auftretenden Hautausschlag (Exanthem) aus, der meist hinter den Ohren, am Hals und im Gesicht beginnt und sich innerhalb von drei Tagen über Körperstamm und Extremitäten ausbreitet. Es gibt keine Therapie gegen das Masernvirus selbst. Die Behandlung ist daher immer symptomatisch, beispielsweise durch hustenstillende Medikamente. Bakterielle Sekundärinfektionen werden antibiotisch behandelt. Die wichtigste vorbeugende Maßnahme ist die zweimalige Masernimpfung. Durch hohe Durchimpfungsraten lassen sich Masern nahezu beseitigen1Duale Reihe Pädiatrie – https://www.doi.org/10.1055/b-005-145246.
Ursachen und Verbreitung von Masern
Das Masernvirus wird hauptsächlich durch Tröpfcheninfektion übertragen. Die Oberflächenantigene der Masernviren sind stabil, weshalb nur ein Serotyp besteht. Masern sind eine der ansteckendsten Krankheiten des Menschen überhaupt. Das Virus wird durch das Einatmen infektiöser Tröpfchen, die beispielsweise beim Sprechen, Husten oder Niesen entstehen, oder durch Kontakt mit infektiösen Sekreten aus Nase oder Rachen übertragen.
Bereits ein kurzer Kontakt zu Masernviren kann zu einer Infektion führen und löst bei fast allen ungeschützten Infizierten klinische Symptome aus. Masernviren wurden noch zwei Stunden nach einer Kontamination in der Luft nachgewiesen. Selbst ohne direkten Kontakt zu Erkrankten wurden Ansteckungen von Personen beschrieben, die sich in den gleichen Räumen aufgehalten hatten.
Ein direkter Kontakt ist also nicht für die Übertragung des Masernvirus erforderlich. Die Ansteckungsfähigkeit beginnt bereits vier Tage vor Auftreten des Hautausschlags und hält bis vier Tage nach Auftreten des Exanthems an. Unmittelbar vor Erscheinen des Hautausschlags ist die Ansteckungsgefahr am größten.
Akut erkrankte Menschen bilden das natürliche Reservoir des Masernvirus. Solange eine ausreichende Zahl empfänglicher Menschen eine weitere Verbreitung des Virus ermöglicht, bestehen Infektionsketten fort. Da der Mensch der einzige Wirt des Masernvirus ist, nur ein Serotyp des Masernvirus existiert und ein geeigneter Impfstoff zur Verfügung steht, ist eine wirksame Prävention bis hin zu einer weltweiten Auslöschung der Masern möglich.
Vor Einführung der Masernimpfungen Anfang der 1960er Jahre wurden alle zwei bis drei Jahre Masernepidemien mit weltweit geschätzt zwei bis drei Millionen Todesfällen beobachtet. Auch wenn laut Schätzungen zwischen 2000 und 2017 weltweit rund 21 Millionen Todesfälle durch Impfungen gegen Masern verhindert werden konnten, stellen Masern weltweit gesehen weiterhin eine wesentliche Todesursache für Kinder dar.
Im Jahr 2018 starben mehr als 140.000 Menschen, insbesondere Kinder im Alter von bis zu 5 Jahren, aufgrund einer Maserninfektion. In den letzten Jahren kam es zu einem massiven Anstieg der Masernfälle weltweit. Im Jahr 2018 erkrankten in der europäischen WHO-Region knapp 90.000 Menschen an Masern, wobei mehr als die Hälfte der Fälle im Krankenhaus behandelt werden mussten. Die Fallzahlen lagen 2018 dreimal so hoch wie im Jahr 2017 und 15 mal höher als im Jahr 2016.
Die Zahlen im Jahr 2019 lagen sogar bei über 100.000 Masernfällen in der europäischen Region. Trotz hoher durchschnittlicher Impfquote in der europäischen WHO-Region bestehen große Unterschiede zwischen den einzelnen Staaten und Regionen. Ungenügende Impfquoten in einzelnen Staaten mit fehlenden Nachholimpfungen führten zu einer steigenden Anzahl von ungeschützten Personen und bedingen die steigenden Fallzahlen in den letzten Jahren2RKI-Ratgeber Masern – https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html – Abgerufen am 13.09.2022.
Symptome und Komplikationen von Maserninfektionen
Eine Maserninfektion betrifft den gesamten menschlichen Organismus. Der Krankheitsverlauf lässt sich in zwei Phasen aufteilen. Eine Infektion beginnt typischerweise mit dem sogenannten katarrhalischen Stadium oder Prodromalstadium. Hier können unspezifische Symptome wie Fieber, Bindehautentzündung (Konjunktivitis), Schnupfen und Husten auftreten.
In dieser Phase können auch Ausschläge im Bereich der Schleimhäute (Enantheme) und sogenannte Koplik-Flecken (kalkspritzerartige weiße Flecken) auftreten. Das charakteristische knotig-fleckige Masernexanthem der Haut, ein bräunlich-rosafarbener Hautausschlag, entsteht am zweiten bis vierten Tag nach Auftreten der ersten Symptome. Das Exanthem beginnt meist im Gesicht und hinter den Ohren und bleibt vier bis sieben Tage bestehen. Beim Abklingen der Ausschläge ist oft eine Schuppung der Haut zu beobachten. Am fünften bis siebten Krankheitstag kommt es zum Temperaturabfall.
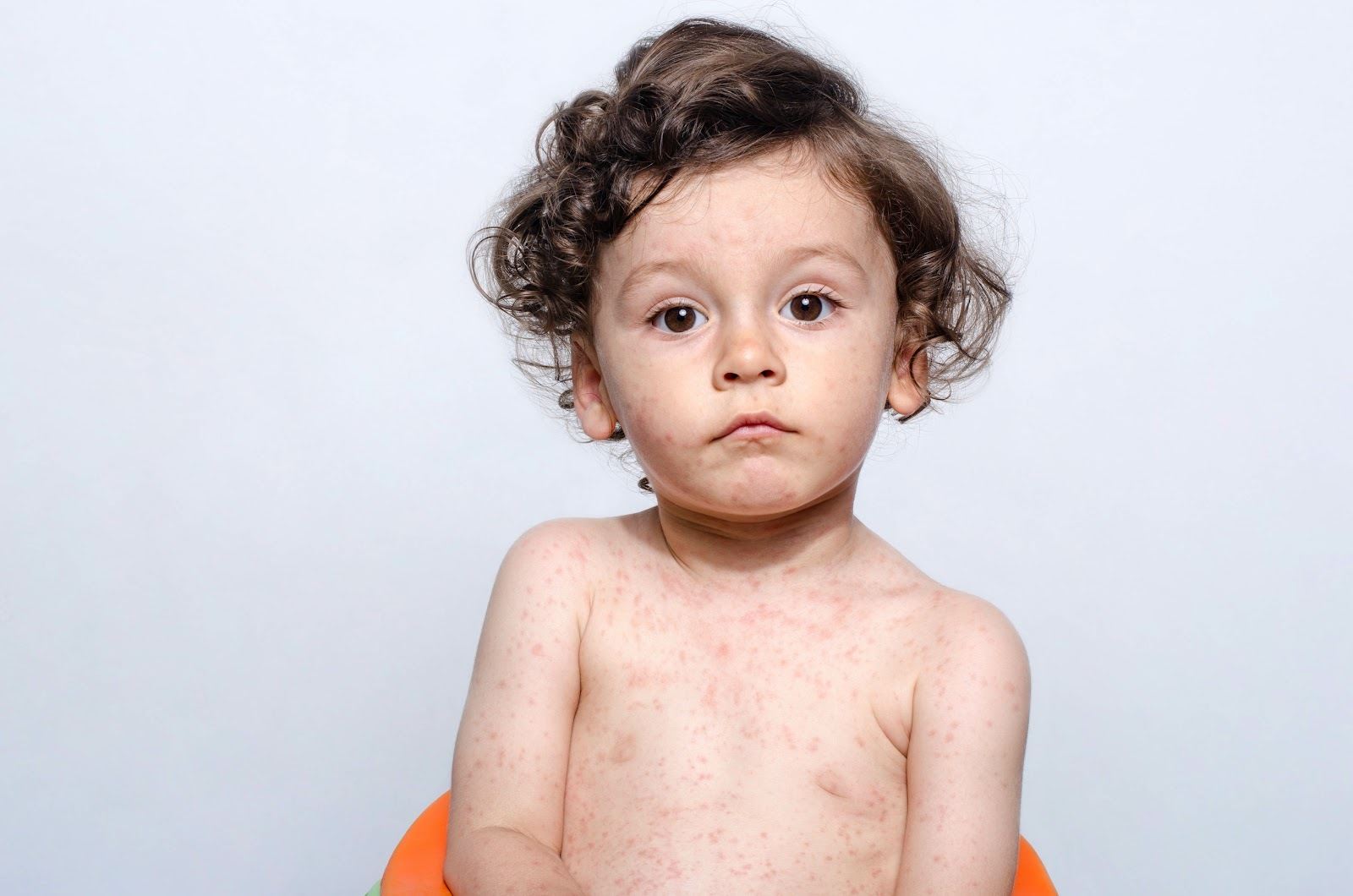
Eine Masernerkrankung hinterlässt in der Regel eine lebenslange Immunität. Kinder von geimpften Müttern sind häufig 3-4 Monate nach der Geburt vor einer Infektion geschützt (Nestschutz). Eine Infektion mit dem Masernvirus führt zu einer vorübergehenden Immunschwäche, die Monate bis Jahre andauern kann. Diese Immunschwäche begünstigt weitere Infektionen mit anderen Erregern. So werden häufig im Zusammenhang mit den Masern bakterielle Sekundärinfektionen beobachtet, die eine Mittelohrentzündung (Otitis media), Entzündung der unteren Atemwege (Bronchitis), Lungenentzündung (Pneumonie) und Durchfälle auslösen können. Erwachsene ab 20 Jahren, Säuglinge und Kleinkinder haben ein höheres Risiko für Komplikationen im Rahmen einer Masernerkrankung.
Eine besonders schwerwiegende Komplikation ist die akute postinfektiöse Enzephalitis, eine Entzündung von Teilen oder des gesamten Gehirngewebes. Die akute postinfektiöse Enzephalitis tritt in etwa einem von tausend Fällen auf. Sie tritt etwa vier bis sieben Tage nach Beginn des Exanthems auf und ist durch Kopfschmerzen, Fieber und Bewusstseinsstörungen bis hin zum Koma gekennzeichnet. In etwa 10-20% der Fälle endet eine solche Enzephalitis tödlich, bei etwa 20-30% muss mit bleibenden Schäden des zentralen Nervensystems gerechnet werden.
Eine sehr seltene Spätkomplikation ist die subakute sklerosierende Panenzephalitis (SSPE), die meist erst 6-8 Jahre nach Infektion auftritt. Die Erkrankung beginnt mit psychischen und intellektuellen Veränderungen. Unter fortschreitendem Verlauf entwickeln sich neurologische Störungen und Ausfälle bis zum Verlust aller Funktionen des Gehirns. Die Prognose ist meist ungünstig. Im Durchschnitt kommt es zu vier bis elf SSPE-Fällen pro 100.000 Masernerkrankungen, wobei Kinder ein deutlich höheres Risiko haben.
Für Kinder, die im ersten Lebensjahr erkranken, wird das Risiko eine SSPE zu entwickeln auf rund 170 von 100.000 Masernfällen geschätzt. Masern können besonders schwerwiegend bei Personen mit einer primären oder sekundären Immunschwäche verlaufen. Die progressive Einschlusskörperchen-Enzephalitis und Pneumonien, wie die progrediente Riesenzellpneumonie, gelten als besonders schwere Komplikationen. Abgeschwächte Infektionsverläufe werden bei Menschen beobachtet, bei denen durch mütterliche oder substituierte Antikörper oder eine nicht vollständig ausgebildete Immunität nach Impfung eine reduzierte Viruslast vorliegt3RKI-Ratgeber Masern – https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html – Abgerufen am 13.09.2022.
Diagnose und Therapie von Maserninfektionen
Während eines bekannten Masern-Ausbruchs in einem Gebiet oder innerhalb einer Gruppe lässt sich die Diagnose meist klinisch stellen. Bei Einzelerkrankung oder Erkrankung von geimpften Personen sollte die Diagnose immer durch Bestimmung der virusspezifischen Antikörper ab dem dritten oder vierten Tag nach Auftreten des Exanthems und/oder durch 4-fachen Titeranstieg der Antikörper gesichert werden. Häufig ist auch der Nachweis der RNA des Masernvirus aus dem Speichel hilfreich4Duale Reihe Pädiatrie – https://www.doi.org/10.1055/b-005-145246. Es existiert keine spezifische antivirale Therapie gegen Masern. Stattdessen erfolgt eine symptomatische Therapie abhängig von den betroffenen Organen.
Bei bakteriellen Sekundärinfektionen kann neben fiebersenkenden Medikamenten eine antibiotische Therapie erfolgen. Die Sterblichkeit bei Kindern zwischen sechs Monaten und fünf Jahren mit vorliegendem Vitamin-A-Mangel kann durch Gabe von Vitamin-A gesenkt werden. Ein Vitamin-A-Mangel besteht vor allem in Ländern mit mittlerem und niedrigem durchschnittlichen Einkommen.
In Ländern wie Deutschland, wo bei hohem durchschnittlichem Einkommen ein Vitamin-A-Mangel selten ist, hat die Vitamin-A-Gabe dagegen meist keinen Einfluss auf den Verlauf der Masernerkrankung und wird deshalb nicht routinemäßig empfohlen5RKI-Ratgeber Masern – https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html – Abgerufen am 13.09.2022.
Prognose von Maserninfektionen
Nach Angaben der Weltgesundheitsorganisation WHO liegt in entwickelten Ländern die Wahrscheinlichkeit an einer Masernerkrankung zu sterben zwischen 0,01% und 0,1%. In Ländern mit häufiger Mangelernährung und häufiger auftretenden weiteren Infektionen oder bei Personen mit Immunschwäche kann die Sterblichkeit deutlich höher sein.
Daten der Todesursachenstatistik weisen für Deutschland insgesamt 42 Todesfälle aufgrund von Masern bzw. subakuter sklerosierender Panenzephalitis im Zeitraum 2007 bis 2015 aus. Das entspricht insgesamt etwa drei bis sieben Todesfällen pro Jahr in Deutschland, die auf eine Maserninfektion zurück gehen6RKI-Ratgeber Masern – https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html – Abgerufen am 13.09.2022.
Prävention von Maserninfektionen
Die wirksamste vorbeugende Maßnahme zum Schutz vor einer Masernerkrankung ist die aktive Schutzimpfung gegen Masern mit Lebendimpfstoffen, die abgeschwächte Masernviren enthalten. Die Impfstoffe werden als Kombinationsimpfstoffe zusammen mit abgeschwächten Mumps- und Rötelnviren oder in Kombination mit abgeschwächten Varizellenviren angeboten. Für die zweifache Impfung gegen Masern wird im Mittel eine Impfwirksamkeit von 95% bis 100% berechnet.
Es wird weiterhin von einer lebenslangen Immunität nach zweimaliger Impfung ausgegangen. Nach Empfehlungen der Ständigen Impfkommission (STIKO) sollte die Standardimpfung für Kinder zwei Impfstoffdosen umfassen. Mit Inkrafttreten des Gesetzes für den Schutz vor Masern und zur Stärkung der Impfprävention gilt seit dem 01.03.2020 die Nachweispflicht eines ausreichenden Masernschutzes für nach 1970 geborene Personen, die mindestens ein Jahr alt sind und beispielsweise in Gemeinschaftseinrichtung wie Schulen oder Kindertageseinrichtungen betreut werden. Masernverdachtsfälle, Krankheitsfälle und Todesfälle durch Masern sind nach § 6 des Infektionsschutzgesetz beim zuständigen Gesundheitsamt meldepflichtig. Auch der Nachweis des Erregers ist zu melden7RKI-Ratgeber Masern – https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Masern.html – Abgerufen am 13.09.2022.
Quellen & Verweise