Das Lymphödem ist definiert als eine Ansammlung von Lymphflüssigkeit im Gewebe und einer daraus resultierenden Schwellung. Lymphe ist eine wässrige Flüssigkeit, die in Lymphgefäßen transportiert wird und drei Hauptfunktionen besitzt: erstens die Aufrechterhaltung des Flüssigkeitshaushaltes des Körpers, zweitens die Aufnahme von Nahrungsfetten aus dem Darm und drittens die Immunabwehr. Die Lymphgefäße transportieren die aus den Blutgefäßen heraus filtrierte Flüssigkeit und die aus dem Blutplasma ausgetretenen Proteine aus den meisten Geweben wieder in den Blutkreislauf zurück. Eine Fehlfunktion des Lymphsystems führt zu Lymphödemen.
Lymphödeme werden als primär oder sekundär klassifiziert. Primäre Lymphödeme beruhen auf angeborenen Veränderungen des Lymphsystems, sekundäre Lymphödeme entstehen dagegen aufgrund einer Schädigung der Lymphbahnen durch andere Erkrankungen oder Umstände1Lymphedema: A Practical Approach and Clinical Update – https://www.hmpgloballearningnetwork.com/site/wounds/reviews/lymphedema-practical-approach-and-clinical-update – Abgerufen am 06.04.2023. Das Lymphödem wird klinisch in ein symptomloses Latenzstadium, in das noch reversible primäre Stadium und in die fortgeschrittenen Stadien 2 und 3 eingeteilt, in denen sich die Schwellungen nicht mehr zurückbilden. Die Therapie des Lymphödems besteht in der komplexen physikalischen Entstauungstherapie (KPE). Hierzu zählen Hautpflege, manuelle Lymphdrainage, Kompressionstherapie und Bewegung. In ausgewählten Fällen kommen auch operative Verfahren in Betracht. Ohne Behandlung schreitet die Erkrankung in der Regel fort2Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Epidemiologie, Ursachen und Krankheitsentstehung von Lymphödemen
Das genetisch bedingte primäre Lymphödem tritt in 1/6.000 bis 1/10.000 Fällen von Lebendgeburten auf. In nur 20% dieser Fälle besteht das genetisch bedingte Lymphödem bereits bei Geburt oder tritt innerhalb der ersten beiden Lebensjahre auf. In den restlichen Fällen manifestiert sich das Lymphödem später, teilweise sogar erst im vierten Lebensjahrzehnt. Primäre Lymphödeme betreffen überwiegend Frauen. Die weitaus häufigere Form, das sekundäre Lymphödem, das auf eine Schädigung des normal entwickelten Lymphsystems zurückgeht, betrifft in den USA etwa 1 von 1000 Menschen. Das Gesamtrisiko, ein sekundäres Lymphödem aufgrund einer Krebserkrankung zu entwickeln, liegt bei etwa 15 %. Darüber hinaus manifestieren sich 80 % der Lymphödeme, die auf eine Operation zurückgehen, innerhalb von drei Jahren nach dem Eingriff. Somit können sich sekundäre Lymphödeme auch viele Jahre nach einer Operation entwickeln. Primäre Lymphödeme können aus einer Vielzahl von genetischen Ursachen hervorgehen, die zu Fehlbildungen des lymphatischen Systems führen. Die häufigste Form des primären Lymphödems ist eine Unterentwicklung (Hypoplasie) des Lymphstamms, die 90 % der Fälle ausmacht. Die restlichen 10 % sind entweder auf ein Fehlen von Lymphgefäßen oder eine Überentwicklung, die mit einer Klappeninsuffizienz einhergeht, zurückzuführen. Einige primäre Lymphödeme weisen jedoch nur kaum strukturelle Störungen auf und sind stattdessen auf einen molekular vermittelten Defekt zurückzuführen3Lymphedema: A Practical Approach and Clinical Update – https://www.hmpgloballearningnetwork.com/site/wounds/reviews/lymphedema-practical-approach-and-clinical-update – Abgerufen am 06.04.2023.
Das sekundäre Lymphödem ist eine erworbene Erkrankung des Lymphsystems und kann auch die Lymphknoten betreffen. Es zeigt eine ähnliche klinische Ausprägung wie das primäre Lymphödem, ist aber immer absteigend und in seiner lokalen Ausprägung stark durch die Grunderkrankung geprägt. Zu den wichtigsten auslösenden Ursachen gehören:
- Tumor-Metastasen in den Lymphgefäße und/oder der Lymphknoten
- operative und strahlentherapeutische Maßnahmen an Lymphknoten. Lymphödeme entwickeln sich beispielsweise bei 25–42% der Patienten mit Mammakarzinom, bei 80% der Patienten mit Melanom oder 70% der Patienten mit Prostatakarzinom
- nach rekonstruktiver Gefäßchirurgie
- nach Operationen am Kniegelenk
- nach Operationen an oberflächlichen Venen
- nach Traumen der Weichteile und des Knochens
- durch Entzündungen der Lymphgefäße und/oder der Lymphknoten wie Erysipel oder Parasitenbefall (Filariose)
- Nach künstlichen Manipulationen
- durch Venenschwäche
- als Folge von Lipödemen, einer Störung der Fettverteilung4Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Symptome des Lymphödems
Die Einteilung des Lymphödems in Stadien richtet sich nach dem Ausmaß und den klinischen Folgen des Ödems. Einem Latenzstadium (Stadium 0) ohne klinische Symptome, mit jedoch bereits reduzierter Transportkapazität des Lymphsystems, folgen drei symptomatische Stadien:
- Stadium I mit Ödemen von weicher Konsistenz. Hochlagern der betroffenen Areale reduziert die Schwellung
- Stadium II mit Ödemen mit dadurch bedingten Gewebeveränderungen. Hochlagern beseitigt die Schwellung in den betroffenen Bereichen nicht
- Stadium III mit deformierenden harte Schwellungen, zum Teil mit typischen Hautveränderungen
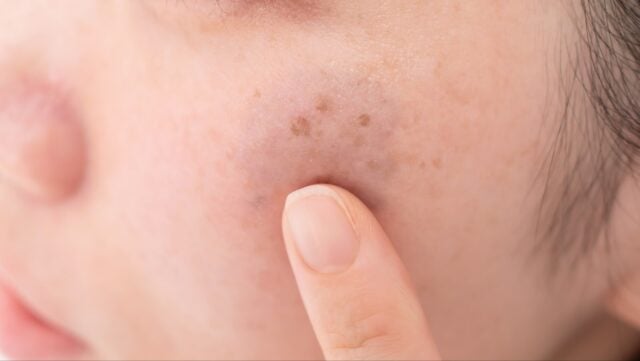
Im frühen Stadium sind Lymphödeme meist weich und lassen sich auf Druck hin eindellen. An den Extremitäten zeigen sie häufig sich im Tagesverlauf ändernde (zirkadiane) Rhythmik mit weniger Schwellungen morgens und einer Zunahme im Laufe des Tages. Ödeme im Kopf-Hals-Bereich hingegen sind typischerweise morgens ausgeprägter und reduzieren sich durch die aufrechte Haltung im Laufe des Tages. Primäre Lymphödeme beginnen meist einseitig und fern vom Körperstamm. Häufig treten zusätzlich zu Schwellungen typische Hautveränderungen in den betroffenen Arealen auf. Die Zehen wirken kastenförmig und der Fußrücken kann ballonartig aufgebläht sein. Im Verlauf kann eine typische Verdickung der Haut an der 2. Zehe (positives Stemmer-Zeichen) als Ausdruck einer Bindegewebsvermehrung (Fibrose) entstehen. Die Haut am Vorfuß ist häufig übermäßig verdickt und verhärtet. Sekundäre Lymphödeme beginnen typischerweise unterhalb der geschädigten Lymphbahnen und breiten sich vom Körperstamm entfernt aus.
Störungen des Lymphabflusses am Unterbauch können zu Ödemen der Genitalregion führen. Neben den durch Lymphödeme bedingten Schwellungen können folgende typische Hautveränderungen in den betroffenen Regionen auftreten:
Hautveränderungen als Zeichen des chronischen Lymphödems:
- Papillomatosis cutis lymphostatica mit verdickter Hornhaut und warzenähnlichen Knoten. In den Krypten bilden sich häufig Infektionen der Haut.
- Lymphbläschen/Lymphzysten: Hierbei handelt es sich um erweiterte ursprüngliche Lymphgefäße, die durch einen erhöhten Druck durch Gewebespalten an die Hautoberfläche treten und dort als Bläschen in Erscheinung treten. Besonders im Genitalbereich können sie leicht einreißen.
- Lymphfisteln: Entstehen durch Einreißen von Lymphbläschen oder nach Schädigungen aufgrund ärztlicher Maßnahmen. Die dort austretende Lymphflüssigkeit ist hellgelb oder weißlich nach Nahrungsaufnahme. Lymphfisteln stellen aufgrund des direkten Zuganges in das tiefere Gewebe ein Infektionsrisiko dar.
- Hyperkeratosen: Bildung einer verdickten Hornhaut
- Pachydermie: Übermäßig verdickte und/oder verhärtete Haut
- Form- und Farbveränderungen von Nägeln (gelbe Nägel).
Zu den Komplikationen des Lymphödems gehören:
- Bakterielle Infektionen der Haut (Erysipel oder gramnegativer Fußinfekt)
- Infektionen durch Pilze
- Virale Infektionen
- Ekzeme (entzündliche, meist juckende Hauterkrankungen)
Hautkrankheiten, die mit einem sekundären Lymphödem einhergehen können, sind:
- Psoriasis
- Neurodermitis
- Sklerodermie
- Lupus erythematodes
- Rosazea
- Acne conglobata
- Thrombophlebitis
- Ulcus cruris venosum
- Akute allergische Reaktionen
- Akute toxische Reaktionen
- Verbrennungen
Aufgrund der Rolle der Lymphsystems bei der Immunabwehr sind insbesondere Infektionen typische Komplikationen des Lymphödems. Durch eine reduzierte Weiterleitung der Lymphe zu den Lymphknoten oder Funktionseinschränkungen der Lymphknoten kann es zu einer geschwächten Abwehr von Krankheitserregern kommen5Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Behandlung des Lymphödems
Die Basistherapie des Lymphödems besteht aus einer Kombination von Maßnahmen, die als komplexe physikalische Entstauung (KPE) bezeichnet wird. Dazu gehören:
- Manuelle Lymphdrainage
- Kompression
- Bewegung
- Hautpflege
- Anleitung zum Selbstmanagement
Die komplexe physikalische Entstauung besteht aus zwei Phasen:
- Entstauungsphase: tägliche Behandlung mit manueller Lymphdrainage und Kompressionsbandagierung.
- Erhaltungsphase: Einsatz von Kompressionsstrümpfen und eigene Aktivitäten der Betroffenen.
Treten trotz Bewegung, Kompression und ggf. apparativer Kompression wieder Ödeme auf, ist zusätzlich manuelle Lymphdrainage in entsprechender Frequenz erforderlich. Operative Therapien können in manchen schweren Fällen und fortgeschrittenen Stadien bei Versagen der konservativen Therapie in Erwägung gezogen werden6Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Manuelle Lymphdrainage

Die manuelle Lymphdrainage ist eine Massagetechnik mit speziellen Grifftechniken, die unter anderem die Bewegung der Lymphgefäße anregen soll. Dies führt zu einer Erhöhung des Flussvolumens der Lymphe in den Gefäßen und damit zu einer Entstauung. Sind Lymphbahnen unterbrochen, z.B. als Folge eines Traumas, durch Narben oder Bestrahlung, kann durch die manuelle Lymphdrainage die Bildung von Umgehungskreisläufen angeregt werden, die ebenfalls den Abfluss verbessern. Insbesondere nach operativen Eingriffen werden in den ersten Wochen vermehrt Umgehungskreisläufe gebildet, so dass eine frühzeitige Lymphdrainage empfohlen wird. Die manuelle Lymphdrainage beginnt immer zentral über dem Venenwinkel und am Hals. Danach wird entsprechend der Lokalisation des Lymphödems vorgegangen. Neben der Drainage des Bauchraums können Extremitäten einschließlich Finger und Zehen behandelt werden7Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Kompression
Die durch manuelle Lymphdrainage erreichte Reduktion eines Ödems wird durch die Kompression gehalten und weiter verbessert. In der Entstauungsphase wird der Verband nach der Lymphdrainage angelegt und bis zur nächsten Therapie belassen. Der Kompressionsverband bei Lymphödemen beginnt meist an den Zehen oder Fingern. Ein gut angelegter Kompressionsverband kann eine weitere Reduktion von Ödemen bewirken. Wenn die betroffene Region weitgehend entstaut ist, werden Kompressionsstrümpfe angepasst. Bei Ödemen der Zehen und Finger werden Zehenkappen und Handschuhe angepasst. Für die Kompressionsversorgung ist eine enge Zusammenarbeit
zwischen Sanitätshaus, Physiotherapeut, Arzt und Patient erforderlich8Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Bewegung
Die Wirkung der Kompression kann durch Bewegung gesteigert werden, da Muskelaktivität eine weitere Kompression des Gewebes und die Aufnahme von Ödemflüssigkeit in Lymphgefäße fördert. Bewegung im Wasser wie Schwimmen und Aquacycling eignen sich besonders, da durch den Wasserdruck ebenfalls eine Kompression erreicht wird. Ungünstig sind dagegen Sportarten mit hoher muskulärer Anspannung im Bauchraum9Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Hautpflege
Ein wichtiger Bestandteil der Basistherapie ist die Hautpflege, da die Haut durch Schwellung gespannt sein kann und durch die tägliche Kompression die oberen Schichten der Epidermis einem verstärkten Abrieb ausgesetzt sind. Zur Pflege eignen sich fett- und feuchtigkeitsspendende Hautpflegeprodukte unter Berücksichtigung von individuellen Sensibilisierungen beispielsweise gegen Duftstoffe oder Konservierungsmittel10Lymphödem: Klinik und Behandlung – https://www.doi.org/10.1007/s00105-019-04523-z.
Quellen & Verweise