Das Magengeschwür, auch Magenulkus, ist Teil der gastroduodenalen Ulkuskrankheit, zu der auch das Duodenalulkus gehört, das den Zwölffingerdarm betrifft. Beim Ulkus handelt es sich um einen tiefen Defekt der Schleimhaut des Magens bzw. des Duodenums, die in die tieferen Wandschichten hineinreicht. Die Wahrscheinlichkeit, im Laufe des Lebens einen Ulkus zu entwickeln, liegt bei etwa 10 %.
Eine der Hauptursachen für die Entstehung von Duodenal- und Magenulzera ist eine Infektion mit dem Bakterium Helicobacter pylori. Auch regelmäßige Einnahme von Schmerzmitteln aus der Klasse der nichtsteroidalen Antirheumatika (beispielsweise Acetylsalicylsäure oder Ibuprofen), Alkohol und Rauchen begünstigen die Entstehung von Ulzera. In rund 40 % der Fälle treten die Geschwüre klinisch erst in Erscheinung, wenn Komplikationen wie Blutungen auftreten. Häufig machen sich zuvor jedoch Schmerzen im Oberbauch bemerkbar.
Zur Therapie stehen Allgemeinmaßnahmen, medikamentöse Therapien und bei Komplikationen auch operative Verfahren zur Verfügung. Ziele der Ulkustherapie sind die Linderung von Beschwerden, eine Beschleunigung der Ulkusheilung, das Vermeiden von Komplikationen und das Verhindern von Rezidiven, also einem Wiederauftreten der Erkrankung1Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Verbreitung des Magengeschwürs
Jährlich erkranken in Deutschland rund 100.000 – 150.000 Menschen an einem Duodenalulkus (Ulcus duodeni). Das Magenulkus (Ulcus ventriculi) ist ca. 3-mal seltener. Während das Verhältnis der Häufigkeiten beim Ulcus duodeni zwischen Männern und Frauen rund 4:1 beträgt, ist es beim Magenulkus in etwa ausgeglichen2Checkliste Innere Medizin – https://www.doi.org/10.1055/b-006-160286. Insgesamt scheint in den westlichen Industrienationen die Häufigkeit der Ulzera abzunehmen. Bei rund einem Drittel der Patienten finden sich zwei und mehr Ulzera3Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Ursachen und Entstehung des Magengeschwürs
Ulcus duodeni
Bei über 90 % der Patienten mit Duodenalulkus lässt sich eine Infektion mit dem Bakterium Helicobacter pylori in der Schleimhaut des Magenausgangs und bei 50 % der Schleimhaut des Zwölffingerdarms nachweisen. Für die Entstehung wird ein Ungleichgewicht zwischen schützenden und angreifenden Faktoren verantwortlich gemacht. Neben einer genetischen Veranlagung (beispielsweise Blutgruppe 0) spielt die Säurebildung im Magen eine entscheidende Rolle bei der Krankheitsentstehung. Es ist umstritten, ob akute Stresssituationen oder ein spezifisches Persönlichkeitsprofil ein Ulcus duodeni auslösen können. Rauchen erhöht jedoch das Risiko und rund 80 % der Ulkuspatienten sind Raucher. Duodenalulzera finden sich gehäuft bei Menschen mit Begleiterkrankungen wie beispielsweise COPD (chronisch obstruktive Lungenerkrankung), rheumatoide Arthritis, chronische Niereninsuffizienz, nach operativer Entfernung des Dünndarms, bei Leberzirrhose oder einer Überfunktion der Nebenschilddrüsen4Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Ulcus ventriculi
Auch beim Magenulkus herrscht ein Ungleichgewicht zwischen aggressiven und schützenden Faktoren für die Magenschleimhaut, jedoch steht der Mangel an schützenden Faktoren im Vordergrund. Die Säurebildung ist umso niedriger, je weiter oben in Richtung Speiseröhre das Geschwür liegt. Dies hängt mit der zunehmenden Ausbreitung der Magenschleimhautentzündung zusammen. Die regelmäßige Einnahme von Schmerzmitteln aus der Klasse der nichtsteroidalen Antirheumatika (NSAR), zu denen auch Acetylsalicylsäure oder Ibuprofen gehören, erhöht das Risiko für einen Ulkus um den Faktor 4. NSAR hemmen die Synthese von schützenden Gewebshormonen (Prostaglanden) in der Magenschleimhaut und beeinflussen damit die Bildung von Schleim und Bikarbonat (das der Neutralisation von Magensäure an der Magenschleimhaut dient) sowie die Schleimhautdurchblutung und die Regeneration der Schleimhaut negativ. Auch Rauchen und Alkohol fördern die Entstehung des Magengeschwürs. Die Kombination von NSAR und Glukokortikoiden erhöht das Risiko für einen Magenulkus um den Faktor 155Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Symptome des Magengeschwürs
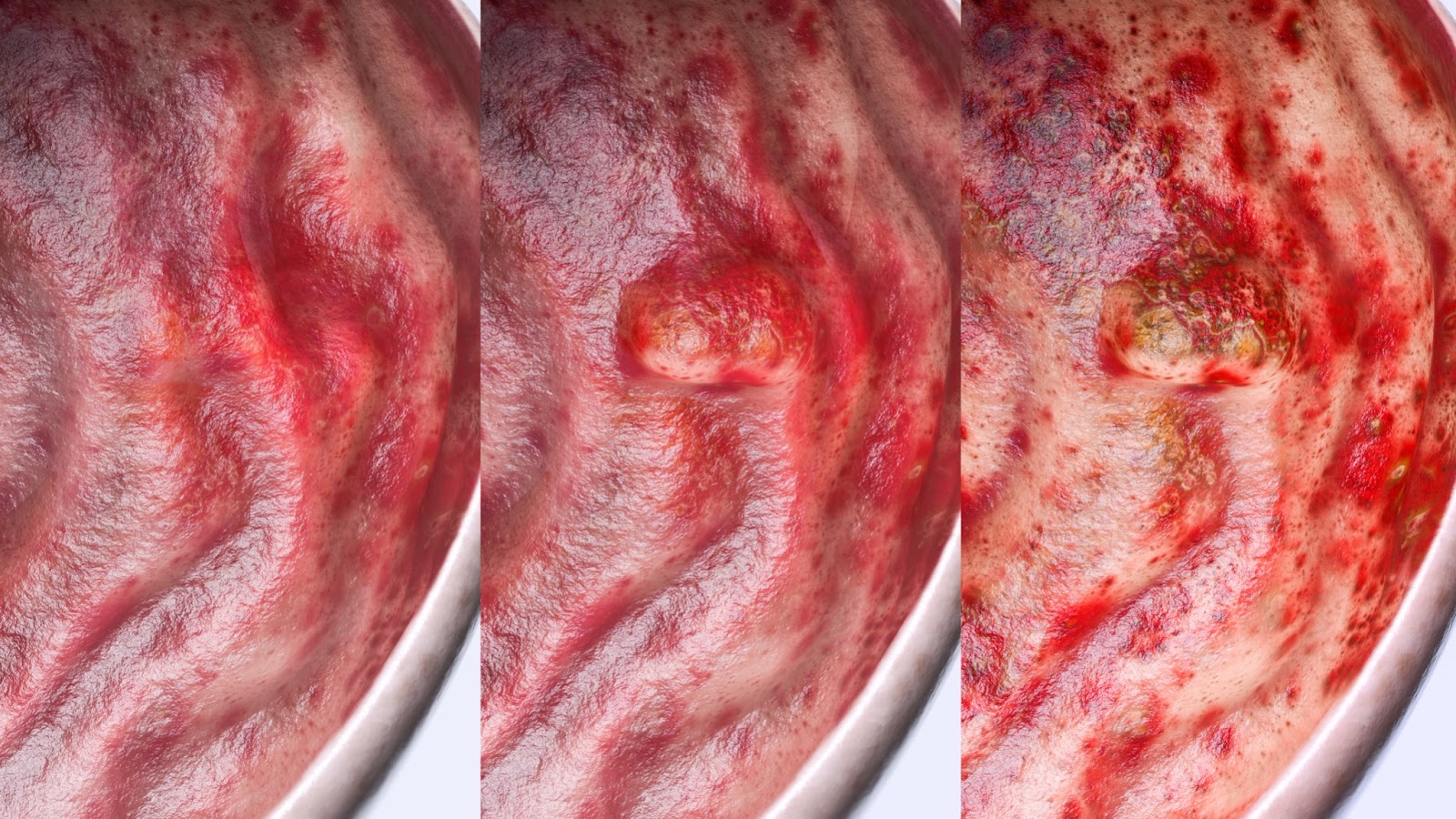
Die Symptome einer Ulkuskrankheit sind unspezifisch, sodass alleine aufgrund der klinischen Beschwerden eine Diagnose nicht möglich ist. Folgende Symptome werden beim Ulcus duodeni häufig beobachtet:
- Schmerz im nüchternen Zustand im Oberbauch, der sich nach Nahrungsaufnahme oder Einnahme eines Medikaments zur Neutralisierung der Magensäure (Antazidum) bessert.
- Aufwachen in den frühen Morgenstunden aufgrund der Schmerzen, da während der Nacht eine gesteigerte Nüchternsekretion von Magensäure die Beschwerden verstärkt.
- Periodizität der Beschwerden mit einem in letzter Zeit umstrittenen Frühjahrs- und Herbstgipfel.
Häufige Symptome des Magenulkus sind:
- Schmerzen im Oberbauch, zumeist links neben dem Bauchnabel lokalisiert.
- Häufig verstärkt Nahrungsaufnahme die Beschwerden, anders als beim Duodenalulkus.
- In 30 % der Fälle werden nächtliche Schmerzen angegeben.
- Viele Patienten klagen über eine Gewichtsabnahme.
- Verlaufsformen ohne Symptome sind häufig, insbesondere beim Ulkus, der durch die Einnahme von Schmerzmitteln ausgelöst wird.
Bis zu 40 % aller Ulzera sind klinisch unauffällig und machen sich erst durch Komplikationen bemerkbar. Zu diesen Komplikationen gehören:
- Ulkusblutungen: Die häufigste Ursache einer Blutung des oberen Magen-Darm-Traktes. Sie tritt bei jedem 10. Ulkuspatienten im Laufe der Jahre auf und äußert sich durch Erbrechen von Blut oder durch Blutbeimengung schwarz gefärbten, oft übelriechenden oder glänzenden Stuhl.
- Perforation: Hier kommt es zu einem Durchbruch der Magen- oder Darmwand, bei der sich der Inhalt in den Bauchraum ausbreiten kann. Eine Perforation wird fast ausschließlich bei Männern beobachtet und macht sich durch heftigste Schmerzen im Oberbauch, gefolgt von brettharter Abwehrspannung, erhöhtem Puls, Blässe, und Schweißausbrüchen bemerkbar.
- Magenausgangsstenose: Hierbei wird der Ausgang des Magens in den Zwölffingerdarm blockiert. Es kommt zu anhaltendem Erbrechen (von zum Teil unverdauten Nahrungsresten) und der Gefahr einer Alkalose des Blutes. Typische Symptome dieser Komplikation sind Völlegefühl, Übelkeit, Erbrechen im Schwall und anhaltender Gewichtsverlust.
Allgemein liegt das Komplikationsrisiko bei 2,7 % pro Jahr, nach einer einmal durchgemachten Komplikation erhöht sich das Risiko auf 5 % pro Jahr6Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Diagnose des Magengeschwürs
Das wichtigste diagnostische Verfahren ist die Endoskopie. Die Untersuchung dauert etwa 10 Minuten und ist aufgrund einer Sedierung schmerzfrei. Vom schlafenden Patienten unbemerkt wird ein 9 mm dünnes Gastroskop unter Sicht über die Speiseröhre eingeführt und durch den Magen bis in den Zwölffingerdarm vorgeschoben. Alle Abschnitte können so in Augenschein genommen werden. Bei Bedarf können auch direkt Schleimhautproben gewonnen werden, die für eine spätere Diagnostik genutzt werden können. Während der Untersuchung kann ein Schnelltest zur Bestimmung des Bakteriums Helicobacter pylori durchgeführt werden 7Endoskopie: Oesophago-Gastro-Duodenoskopie – https://www.drk-kliniken-saar.de/sr/saarlouis/fachabteilungen/innere-endoskopie-speiseroehre-magen-zwoelffingerdarm.php – Abgerufen am 22.01.2023. Nicht selten deckt diese Untersuchung mehrere Geschwüre oder zusätzliche Veränderungen, z. B. eine durch Reflux ausgelöste Entzündung der Speiseröhre auf. Findet sich ein Magenulkus, werden 6–8 Gewebeproben genommen um zwischen einem gutartigen und bösartigen (malignen) Geschwür zu unterscheiden. Rund 5 % aller Magengeschwüre sind maligne. Maligne Duodenalulzera sind dagegen mit 0,35 % sehr selten8Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Therapie des Magengeschwürs
Die wichtigsten Ziele der Ulkustherapie sind:
- Linderung der Beschwerden
- Beschleunigung der Ulkusheilung
- Vermeiden von Komplikationen
- Verhinderung des Wiederauftretens von Ulzera (Rezidiven)
Allgemeine Therapiemaßnahmen
Die Ziele der Ulkustherapie lassen sich durch Verzicht auf Rauchen nachhaltig unterstützen. Falls individuellen Nahrungsmittelunverträglichkeiten vorliegen, sollte von diesen Nahrungsmitteln abgesehen werden. Darüber hinaus sind Einschränkungen der Diät nicht notwendig. Eine stationäre Behandlung im Krankenhaus oder Bettruhe werden nur noch bei schweren Komplikationen empfohlen. Oft können Symptome durch häufige kleine Mahlzeiten und leichte Kost gebessert werden. Hoch konzentrierter Alkohol, Zitrussäfte und Koffein können hingegen zu einer Verstärkung der Beschwerden führen. Medikamente, die Ulzera fördern, vor allem Schmerzmittel aus der Klasse der nichtsteroidalen Antirheumatika, sollten vermieden werden9Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Medikamentöse Therapie
Durch moderne Medikamente wird die Heilungsrate erhöht und die Therapiedauer verkürzt. Die meisten heute in der Ulkustherapie eingesetzten Pharmaka reduzieren die Säurebildung und neutralisieren die Säure. Eine wichtige Rolle spielen Protonenpumpeninhibitoren (PPI). Sie gelten als stärkste Hemmer der Säureproduktion des Magens. Als Nebenwirkung ist das Risiko für eine bakteriell bedingte entzündliche Erkrankung des Dickdarms (Clostridium-difficile-Kolitis) erhöht10Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Therapie des durch Helicobacter pylori ausgelösten Ulkus
Bei Nachweis des Bakteriums Helicobacter pylori ist die kombiniert antibiotisch-antisekretorische Therapie (Eradikationstherapie) des Ulcus duodeni und ventriculi mittlerweile Standard. Dabei bestehen verschiedene Therapieschemata, die stets Protonenpumpeninhibitoren und antibakterielle Wirkstoffe kombinieren. Eine Reinfektion kommt nach erfolgreicher Eradikationstherapie nur selten vor, das Ulkusleiden heilt aus. Der Therapieerfolg sollte nach ca. 4 Wochen bei unkompliziertem Ulcus duodeni überprüft werden. Nach der Eradikationstherapie sollte eine Kontrollendoskopie bei jedem Ulcus ventriculi und jedem komplizierten Ulcus duodeni erfolgen11Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Therapie des nicht durch Helicobacter pylori ausgelösten Ulkus
Die Therapie besteht neben der 4-wöchigen Gabe eines Protonenpumpeninhibitors insbesondere darin, auslösende Faktoren wie Schmerzmittel, Psychopharmaka aus der Klasse der selektiven Serotoninwiederaufnahmehemmer (SSRI), Alkohol oder Nikotin zu meiden. Bei Ulzera ohne erkennbare Ursache kann eine Dauertherapie mit Protonenpumpeninhibitoren in halber Standarddosierung erfolgen12Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Vorbeugen eines Magengeschwürs
Im Falle eines aggressiven Ulkusleidens mit mehr als 2–3 Rezidiven pro Jahr oder bei älteren Patienten, die das Risiko einer Ulkuskomplikation nicht eingehen können, kann eine Langzeitrezidivprophylaxe erfolgen. Besonders geeignet sind Protonenpumpeninhibitoren in halber therapeutischer Dosis. Komplikationen sind unter einer Rezidivprophylaxe nur selten zu erwarten. Bei Patienten über 65 Jahren, Patienten mit positiver Ulkus- oder Blutungsanamnese, anhaltender Therapie mit Antikoagulanzien, Acetylsalicylsäure (auch in “blutverdünnender” Dosis von 100 mg) oder anderen Schmerzmitteln aus der Klasse der nichtsteroidalen Antirheumatika wird heute eine Magenschutztherapie mit einem Protonenpumpeninhibitor empfohlen, um die Entwicklung von Magen- (80 %) und Duodenalulzera (20 %) zu vermeiden13Duale Reihe Innere Medizin – https://www.doi.org/10.1055/b-005-145255.
Quellen & Verweise